Л.Д. Кирюхина1, П.В.Стручков2,3
1Федеральное государственное бюджетное учреждение «Санкт-Петербургский научно-исследовательский институт фтизиопульмонологии» Министерства здравоохранения Российской Федерации, г. Санкт-Петербург, Россия;
2Федеральное государственное бюджетное учреждение здравоохранения Клиническая больница № 85 Федерального Медико-Биологического Агентства, г. Москва,
3Академия постдипломного образования федерального государственного бюджетного учреждения «Федеральный научно-клинический центр специализированных видов медицинской помощи и медицинских технологий Федерального медико-биологического агентства», г. Москва
Standardization of spirometry: what’s new in 2019 update (Part 1)
L.D.Kiryukhina1, P.V.Struchkov2,3
1Saint-Petersburg State Research Institute of Phthisiopulmonology of the Ministry of Healthcare of the Russian Federation
2Clinical Hospital N 85 of FMBA of Russia, Moscow
3Academy of postgraduate education under FSBU FSCC of FMBA of Russia, Moscow
Резюме: Совершенствование оборудования, новые научные исследования, повышение требований к качеству тестирования привели к необходимости обновления технических стандартов спирометрии 2005 года. В статье изложены основные обновления, совместно разработанные Американским торакальным Обществом (АТО) и Европейским Респираторным Обществом (ЕРО) в 2019 году, касающиеся критериев качества исследования. Представлены характеристики приемлемости и пригодности тестов, градации качества исследования, особенности выбора анализируемых значений основных параметров.
Ключевые слова: спирометрия; функция внешнего дыхания; технические стандарты
Summary:
Improvements in equipment, new research studies and enhanced quality assurance approaches have led to the need to update the 2005 technical standards for spirometry. The article presents the main updates, developed by an international joint task force by the American Thoracic Society and the European Respiratory Society in 2019. The characteristics of acceptability, usability, and repeatability, criteria grading the quality of the test session, the choice of main reported values are described.
Keywords: spirometry; pulmonary function; technical standards
Оценка качества маневра
В рекомендациях 2019 г. появился новый термин для оценки возможности использования выполненных дыхательных маневров. Ранее были разработаны объективные критерии для определения того, были ли достигнуты максимальные усилия для получения достоверных измерений объема форсированного выдоха за 1-ю секунду (ОФВ1) и/или форсированной жизненной емкости легких выдоха (ФЖЕЛ) [1]. Маневры, которые соответствуют этим критериям, считаются приемлемыми (“acceptable”) [2]. Однако некоторые пациенты не могут выполнить маневр форсированного выдоха технически правильно. Лучшие попытки, которые пациент смог выполнить, могут быть клинически полезными (“usable”, т. е. “пригодными”) хотя измерения ОФВ1 и/или ФЖЕЛ в этих маневрах относят к технически неприемлемым (Таблица 1). Термин “usability” (“возможность использования, пригодность”) является новым в практике функциональных исследований внешнего дыхания, русскоязычного общепринятого названия этого термина нет. Предлагаем под термином «приемлемые» понимать технически правильно выполненные маневры, под термином «пригодные» — лучшие маневры, соответствующие критериям в таблице 1, если пациент не смог выполнить приемлемые маневры.
Таблица 1. Критерии приемлемости, пригодности и повторяемости для ОФВ1 и ФЖЕЛ
| Критерии приемлемости, пригодности | Требования для приемлемости | Требования для пригодности | ||
| ОФВ1 | ФЖЕЛ | ОФВ1 | ФЖЕЛ | |
| Должен иметь ООЭ ≤5% от ФЖЕЛ или 0,100 л, в зависимости от того, что больше | Да | Да | Да | Да |
| Не должно быть никаких признаков неисправной установки нулевого потока | Да | Да | Да | Да |
| Не должно быть кашля в первую секунду выдоха* | Да | Нет | Да | Нет |
| Не должно быть закрытия глотки в первую секунду выдоха* | Да | Да | Да | Да |
| Не должно быть закрытия глотки после 1 с выдоха | Нет | Да | Нет | Нет |
| Необходимо достичь одного из этих трех показателей EOFE: 1. Плато выдоха (≤0,025 л за последние 1 с выдоха) 2. Время выдоха ≥15 с 3. ФЖЕЛ находится в пределах повторяемости или больше, чем самый большой ранее наблюдаемый ФЖЕЛ** | Нет | Да | Нет | Нет |
| Не должно быть никаких признаков закупорки мундштука или спирометра | Да | Да | Нет | Нет |
| Не должно быть никаких признаков утечки | Да | Да | Нет | Нет |
| Если максимальный вдох после EOFE больше, чем ФЖЕЛ, то разница ФЖЕЛвдоха-ФЖЕЛ должна быть ≤0.100 л или 5% от ФЖЕЛ, в зависимости от того, что больше*** | Да | Да | Нет | Нет |
| Критерии воспроизводимости (применяются к приемлемым значениям ФЖЕЛ и ОФВ1): Возраст >6 лет: разница между двумя наибольшими значениями ФЖЕЛ должна быть ≤0.150 л, а разница между двумя наибольшими значениями ОФВ1 должен составлять ≤0,150 лВозраст ≤6 лет: разница между двумя самыми большими значениями ФЖЕЛ должна быть ≤0.100 л или 10% от самого высокого значения, в зависимости от того, что больше, и разница между двумя самыми большими значениями ОФВ1 должна быть ≤0.100 л или 10% от самого высокого значения, в зависимости от того, что больше |
ПРИМЕЧАНИЯ: ОФВ1 — объема форсированного выдоха за 1-ю секунду; ФЖЕЛ — форсированная жизненная емкость легких выдоха; ООЭ = объем обратной экстраполяции; EOFE = конец форсированного выдоха (end of forced expiration); ОФВ0.75 = объем форсированного выдоха в первые 0,75 секунды; ФЖЕЛвдоха = форсированная инспираторная жизненная емкость легких.
* — для детей в возрасте 6 лет и младше должно быть не менее 0,75 секунды выдоха без закрытия глотки или кашля для приемлемого или пригодного измерения ОФВ0.75.
** — в ситуациях, когда пациент не может выдыхать достаточно долго, чтобы достичь плато (например, дети с высокой эластичной отдачей или пациенты с рестриктивным заболеванием легких), или когда пациент начинает вдыхать, или отрывается от мундштука до достижения плато. Для приемлемости в пределах маневра ФЖЕЛ должен быть больше или находиться в пределах повторяемости наибольшего ФЖЕЛ, наблюдаемого до этого маневра в текущем пре- или постбронходилатационном тестировании.
*** — Хотя выполнение максимального форсированного вдоха настоятельно рекомендуется, его отсутствие не препятствует признанию маневра приемлемым, если только не проводится специальное исследование экстраторакальной обструкции.
Начало форсированного выдоха
Начальная точка отсчета времени форсированного выдоха определяется методом обратной экстраполяции (Рис. 1) [1, 3]. На графике объем–время рисуется касательная с наклоном, соответствующим пиковой скорости выдоха, и ее пересечение на оси абсцисс определяет время 0, которое становится началом для всех синхронизированных измерений. Объем обратной экстраполяции (ООЭ) — это объем газа, который уже был выдохнут от уровня максимального объема легких до времени 0, когда усилие на выдохе стало максимальным. Чтобы гарантировать, что ОФВ1 рассчитан из попытки с максимальным усилием, ООЭ должен быть <5% от ФЖЕЛ или 0,100 л, в зависимости от того, что больше [4, 5]. Допустимый предел ООЭ 0,100 л снижен по сравнению с допуском 0,150 л в стандартах 2005 года [1]. Измерения ОФВ1 и ФЖЕЛ от маневра с ООЭ с превышенным пределом считаются не только неприемлемыми, но и непригодными к дальнейшему анализу. Превышение предельно допустимых значений ООЭ обычно приводит к ложному завышению значений ОФВ1 [6] (Рис. 2). Пациенты с обструкцией верхних дыхательных путей или нервно-мышечным заболеванием часто не могут инициировать быстрое увеличение потока, и предельно допустимое значение ООЭ может быть превышено. Оператор должен быть способен выявить таких пациентов и оценить пригодность выполненных маневров. Система должна отображать значение ООЭ. Проверка графика поток-объем так же полезна для оценки качества усилия в начале форсированного выдоха. Пиковая скорость должна достигаться с резким подъемом за время ≤150 мс. Превышение этой величины может быть больше у пациентов с обструкцией внегрудных дыхательных путей, в других случаях этот факт отражает недостаточное усилие при форсированном выдохе.
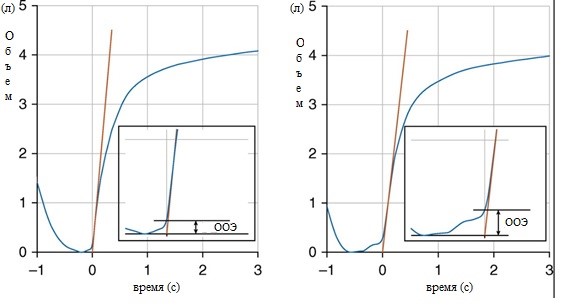
Рисунок 1. Объем обратной экстраполяции (ООЭ). Начало отсчета времени форсированного выдоха (0) определяется путем проведения линии с наклоном, эквивалентным пиковому потоку на кривой объем–время (красная линия) и установки времени 0 в точке пересечения этой линии с осью времени. ООЭ равен объему газа, выдыхаемого до времени 0 (рисунки на вставках), который в этих двух примерах от одного и того же пациента составляет 0,136 л для левой панели (приемлемо) и 0,248 л для правой панели (неприемлемо). Для этого пациента предел ООЭ составляет 5% ФЖЕЛ = 0,225 л.
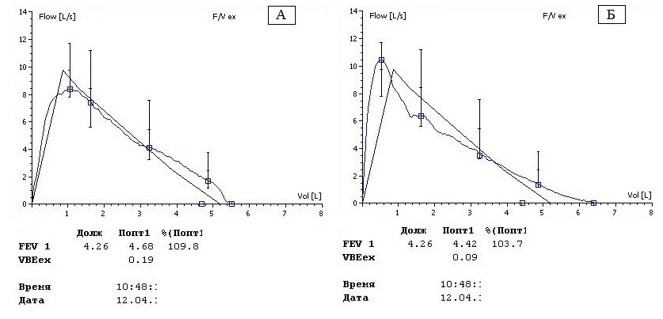
Рисунок 2. Пример маневров форсированного выдоха одной тестовой сессии, выполненных с разным усилием: панель А – усилие недостаточное, так как ООЭ (VBex) = 0,19л – повышен, значение ОФВ1 (FEV1) = 4,68л завышено; панель Б – критерий усилия приемлемый, ООЭ (VBex) = 0,09л, ОФВ1 (FEV1) = 4,42л. Сокращения: ОФВ1 (FEV1) – объем форсированного выдоха за первую секунду; ООЭ (VBex) – объем обратной экстраполяции.
Конец форсированного выдоха
В предыдущих стандартах использовали термин “конец теста” с аббревиатурой “EOT” (end of test), чтобы обозначить конец форсированного выдоха (EOFE – end of forced expiration). В стандартах 2019 года подчеркнута важность максимального вдоха после форсированного выдоха. Таким образом, конец форсированного выдоха не является концом маневра, и поэтому введен новый термин EOFE.
Для обеспечения истинного значения ФЖЕЛ необходимо достичь одного из следующих трех рекомендуемых показателей EOFE (Рис. 3):
1. Изменение объема менее чем на 0,025 л происходит не менее чем за 1 секунду («плато»). Это самый надежный индикатор полноты выдоха. Система должна обеспечить этот индикатор не только на дисплее в реальном времени, но и звуковое оповещение – один звуковой сигнал — при достижении этого критерия. Обратите внимание, что закрытие голосовой щели может преждевременно прервать маневр, следовательно, делая его неприемлемым для оценки ФЖЕЛ, даже когда кажущаяся продолжительность выдоха намного больше.
ИЛИ
2. Пациент достиг времени форсированного выдоха (TФЖЕЛ) 15 секунд. Система должна обеспечить как индикатор на дисплее в реальном времени, так и звуковое оповещение—двойной звуковой сигнал—при достижении этого критерия. Пациенты с обструкцией дыхательных путей или пожилые пациенты часто достигают более длительные TФЖЕЛ; однако TФЖЕЛ >15 секунд редко меняет клинические решения [1, 7]. В стандартах спирометрии Американского торакального общества (АТО) 1994 года в качестве показателя EOFE использовался показатель “форсированный выдох с разумной продолжительностью», и предполагалось, что достаточно 12-15 секунд [7]. Исследование взрослых (средний возраст 67 лет) показало, что более 95% пациентов с обструкцией имели TФЖЕЛ <15 секунд и что у >95% здоровых обследованных TФЖЕЛ <11 секунд [8]. Многократное длительное выдыхание редко оправдано и может вызвать головокружение, обморок, чрезмерную усталость и ненужный дискомфорт.
ИЛИ
3. Пациент не может выдыхать достаточно долго, чтобы достичь плато (например, дети с высокой эластичной отдачей или пациенты с рестриктивным заболеванием легких). В этом случае указание того, что был достигнут EOFE, заключается в том, что пациент неоднократно достигал одной и той же величины ФЖЕЛ. Для определения приемлемости в пределах маневра, ФЖЕЛ должен быть больше или в пределах диапазона воспроизводимости (табл. 1) самой большой ФЖЕЛ, наблюдаемой до этого маневра в текущем тестировании. Хотя пациентов следует всячески поощрять к максимальному усилию, чтобы добиваться приемлемости маневров, однако оператор должен быть готов к любым признакам того, что пациент испытывает дискомфорт, и должен прекратить маневр, если пациент испытывает значительный дискомфорт или приближается к обмороку. В таком случае из полученных маневров отбирают те, которые можно отнести к пригодным.
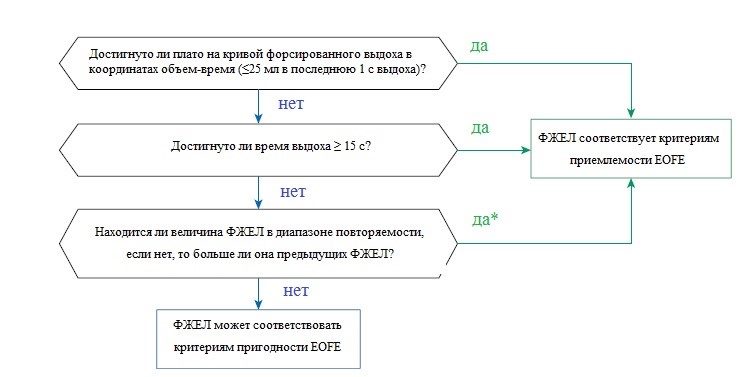
Рисунок 3. Схема, описывающая критерии приемлемости окончания форсированного выдоха (EOFE) при маневре ФЖЕЛ.
*Если в текущем тестировании эта величина ФЖЕЛ наибольшая, то она в предварительном порядке соответствует критериям приемлемости EOFE.
Маневры, которые не соответствуют ни одному из критериев приемлемости EOFE, не будут обеспечивать приемлемые значения ФЖЕЛ. Однако приемлемое измерение ОФВ1 может быть получено в результате маневра с досрочным прекращением через 1 секунду. Для детей в возрасте 6 лет и младше приемлемый ОФВ0.75 (объем форсированного выдоха в первые 0,75 с) может быть получен в результате маневра с ранним прекращением через 0,75 сек.
Следует обратить внимание, что нет никаких требований для минимальной величины TФЖЕЛ. Исследования показали, что пациенты с обструкцией дыхательных путей и пожилые пациенты могут испытывать трудности с выполнением требований стандартов 2005 для достижения плато [9-11], этот критерий приводит к исключению слишком большого числа пациентов, оказывая минимальное влияние на прогнозируемые значения [12]. В исследовании 1631 здорового ребенка в возрасте 10-18 лет только 18% из них соответствовали требованию о минимальном уровне TФЖЕЛ 2005 года, который был признан визуально приемлемым [13]. Однако, поскольку требование о минимальном TФЖЕЛ было устранено, требуется повышенная бдительность оператора и врача при оценке того, был ли выдох завершен или имело место досрочное прекращение.
Если объем максимального вдоха (ФЖЕЛвдоха) после EOFE больше, чем ФЖЕЛ, то пациент начал маневр форсированного выдоха не с уровня максимального вдоха (не вдохнул до уровня общей емкости легких). Измерения ОФВ1 и ФЖЕЛ от маневра с ФЖЕЛвдоха-ФЖЕЛ > 0.100 л или 5% ФЖЕЛ, в зависимости от того, что больше, не приемлемы.
Кашель в течение первой секунды маневра может повлиять на измеренное значение ОФВ1, и ОФВ1 от такого маневра является неприемлемым и непригодным. Однако ФЖЕЛ может быть приемлемым.
Закрытие голосовой щели или раннее прекращение выдоха (ранний вдох или отрыв от мундштука), делает ФЖЕЛ неприемлемым и, если это происходит в первую 1 секунду, делает ОФВ1 также неприемлемым и непригодным для использования. Аналогичное прекращение в первые 0,75 секунды делает ОФВ0.75 неприемлемым и непригодным для использования.
При обхвате мундштука ртом не должно быть утечки [7]. Пациентам, испытывающим трудности с плотным обхватом мундштука, может потребоваться мундштук фланцевого типа (Рис. 4) или помощь оператора, чтобы гарантировать надлежащую герметичность.

Рисунок 4. Мундштуки фланцевого типа с бортиками для более герметичного подключения к спирометру.
Измерения искажаются при создании механической непроходимости мундштука:
- языком, помещенным перед мундштуком,
- зубами перед мундштуком,
- пережатием картонного мундштука зубами,
- перекрытием выходного отверстия ручного спирометра при неправильном размещении руки.
Очень частой ошибкой в широкой клинической практике является начало маневров до установки нулевого уровня потока. Маневры, проводимые с ошибочным нулевым уровнем потока, будут либо недооценивать, либо переоценивать ОФВ1 и ФЖЕЛ. Нарушения процедуры установки нулевого потока делают неприемлемыми и непригодными для использования как ОФВ1, так и ФЖЕЛ (Рис. 5 и 6).
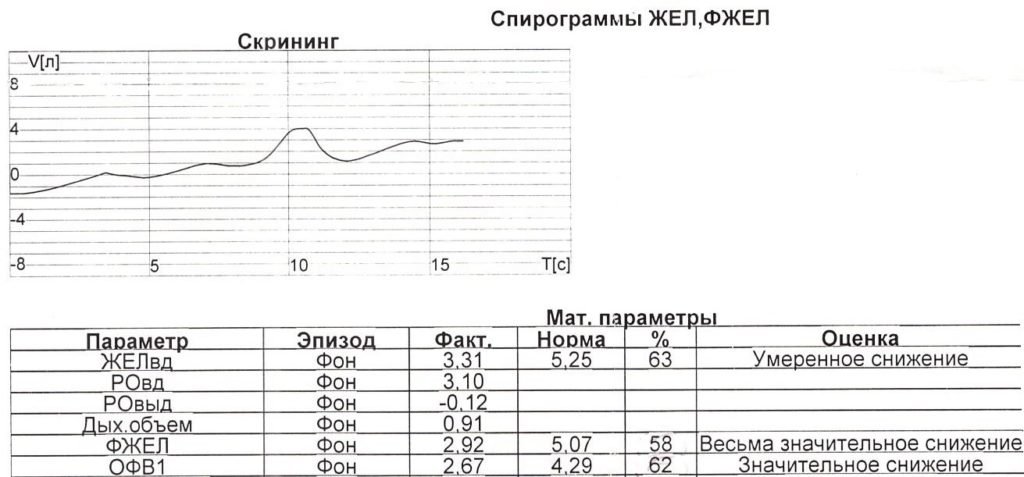
Рисунок 5. Пример исследования, когда не установлен 0 потока (дыхание начато раньше установки изолинии), кривая спирограммы в координатах объем-время направлена вверх, полученные данные занижены.
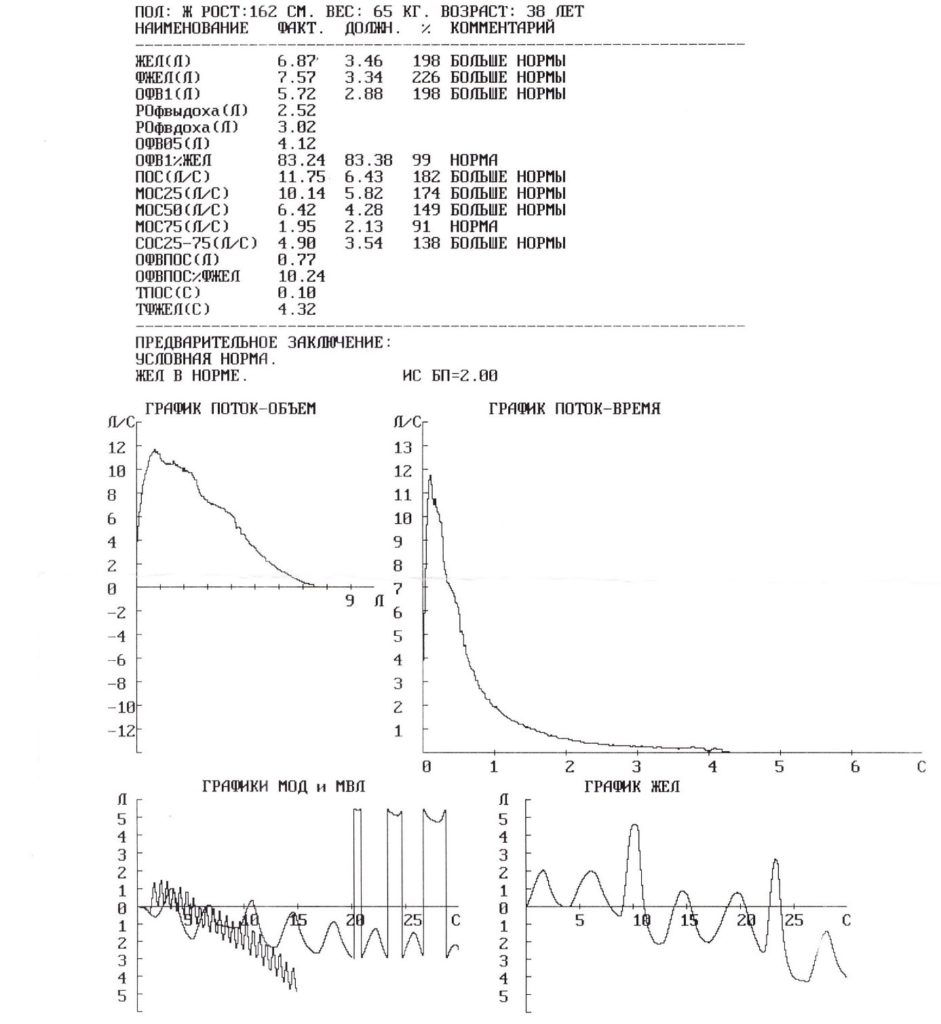
Рисунок 6. Пример исследования, когда не установлен 0 потока (дыхание начато раньше установки изолинии), кривая спирограммы в координатах объем-время направлена вниз, полученные данные завышены.
Программное обеспечение системы спирометрии должно обеспечивать явную обратную связь с оператором, указывающую приемлемость ОФВ1 и ФЖЕЛ при завершении каждого маневра в виде текстовых сообщений на экране или в распечатке. Оператор должен иметь возможность переопределить обозначение приемлемости, поскольку может заметить утечку, кашель, недостаточный вдох или выдох, неисправный уровень нулевого потока, который не был обнаружен программным обеспечением.
Записи всех маневров с ОФВ1 и/или ФЖЕЛ, которые являются приемлемыми или пригодными для использования, должны быть сохранены, потому что некоторые параметры могут быть лучше в маневрах, которые не соответствуют критериям приемлемости, но соответствуют критериям пригодности.
Отбор маневров (межманевренная оценка)
Целью каждого тестирования до ингаляции бронходилататора и после является достижение как минимум трех приемлемых измерений ОФВ1 и трех приемлемых измерений ФЖЕЛ. В новых стандартах подчеркнуто, что приемлемые измерения ОФВ1 и приемлемые измерения ФЖЕЛ не обязательно являются результатом одного и того же маневра. Оператор должен обеспечить достаточное время между маневрами, чтобы пациент достаточно восстановился и согласился выполнить еще один максимальный маневр. Воспроизводимость ФЖЕЛ достигается, когда разница между двумя наибольшими полученными значениями ФЖЕЛ ≤0,150 л для пациентов старше 6 лет [14] и ≤0,100 л или 10% от наибольшего значения ФЖЕЛ (в зависимости от того, что больше) для пациентов в возрасте 6 лет или моложе [15, 16]. Для воспроизводимости ОФВ1 разница между наибольшими значениями ОФВ1 составляет ≤0,150 л для лиц старше 6 лет и ≤0,100 л или 10% от наибольшего значения ОФВ1 (в зависимости от того, что больше) для лиц в возрасте 6 лет или моложе. Если эти критерии не соблюдаются в трех маневрах, необходимо продолжить тестирование вплоть до восьми маневров у взрослых, хотя у детей может быть сделано больше (Рис. 7).
Достижение воспроизводимых результатов является лучшим показателем того, что получены максимальные значения ОФВ1 и ФЖЕЛ, которые пациент способен выполнить. Степень воспроизводимости определяет уровень доверия при интерпретации результатов и должна отражаться количественно на дисплее и в распечатке (раздел оценки качества тестовой сессии).
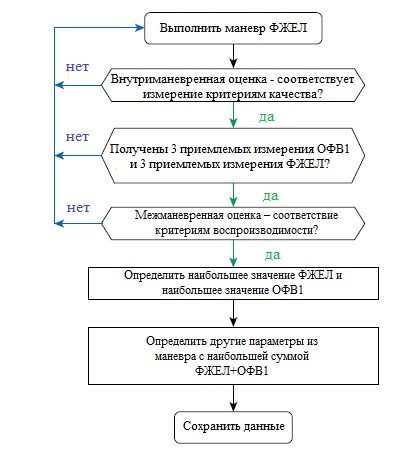
Рисунок 7. Схема, описывающая последовательность применения критериев приемлемости и повторяемости.
Максимальное количество маневров
У большинства взрослых после нескольких форсированных выдохов начинает сказываться усталость. Восемь последовательных маневров ФЖЕЛ, как правило, являются практически верхним пределом, и дополнительные маневры не имеют большого значения [17, 18]. В случаях, когда наблюдается прогрессирующее снижение ОФВ1 или ФЖЕЛ с каждым последующим маневром, и ОФВ1 от приемлемого маневра падает ниже 80% от начального значения, процедура тестирования должна быть прекращена в интересах безопасности пациента. При тестировании детей может потребоваться более восьми попыток, поскольку не каждая попытка выполняется детьми с надлежащим усилием.
Бронходилатационный тест
В новых стандартах обращается внимание на терминологию, связанную с бронходилатационным тестом. Подчеркивается, что ранее использовался термин «тестирование обратимости“, но термин «тестирование чувствительности к бронходилататору“ эксперты считают более подходящим, чтобы избежать необоснованного вывода о том, что” обратимость » подразумевает полное устранение обструкции дыхательных путей [19]. Бронходилатационный тест — это оценка степени улучшения проходимости дыхательных путей в ответ на введение бронходилататора, определяемой по изменениям ОФВ1 и ФЖЕЛ. Выбор бронходилататора, дозы и способа доставки является клиническим решением в зависимости от того, что лечащий врач хочет узнать из теста.
Если целью теста является определение того, можно ли улучшить проходимость дыхательных путей пациента, добавив бронхолитик к их базовой терапии, то пациент может продолжить свое регулярное лечение перед тестом. Если тест используется для диагностики изменений функции легких в ответ на бронходилататор, то врач, назначающий спирометрию, должен проинструктировать пациента воздержаться от бронходилататоров перед спирометрией. В таблице 2 перечислены рекомендуемые сроки отказа от бронхолитиков, основанные на исследованиях длительности бронходилатирующих эффектов различных препаратов [20, 21]. Отмены ингаляционных кортикостероидов и антилейкотриеновых препаратов перед бронходилатационным тестом не требуется. Важно уведомить и напомнить пациенту об отказе от приема лекарств до проведения теста и уточнить этот факт во время проведения теста [22].
Если исходная спирометрия не выявила отклонений от нормы, это не исключает значимый ответ на ингаляцию бронхолитика. Спирометрия, выполняемая по диагностическим причинам впервые, должна быть выполнена до и после введения бронходилататора. После этого врач может назначать спирометрию без бронходилатационного теста, но при принятии этого решения важно учитывать исходную вариабельность функции легких. Мониторинг функции легких, особенно у пациентов с обструктивными заболеваниями легких, может быть более полезным при оценке постбронхолитических значений [23].
Таблица 2. Длительность отказа от бронхолитика перед бронходилатационным тестом
| Группа | Препарат | Длительность, ч |
| КДБА КДАХ ДДБА Ультра-ДДБА ДДАХ | Альбутерол. Сальбутамол Ипратропия бромид Формотерол, Салметерол Индакатерол, Вилантерол, Олодатерол Тиотропия бромид, Умеклидиния бромид, Аклидиния бромид, Гликопиррония бромид | 4-6 12 24 36 36-48 |
ПРИМЕЧАНИЕ: КДБА = β2-агонист короткого действия; КДАХ = мускариновый антагонист (антихолинергик) короткого действия; ДДБА = β2-агонист длительного действия; ДДАХ = мускариновый антагонист длительного действия.
Время отказа от бронхолитиков для бронходилатационного тестирования короче, чем для тестирования на метахолин, поскольку бронхопротекция, обеспечиваемая этими препаратами, длится дольше, чем их бронходилатационные эффекты [22]. В случае двойных бронходилататоров используется время задержки для бронходилататора более длительного действия.
Отбор параметров для анализа
Для анализа ФЖЕЛ и ОФВ1 выбираются максимальные значения из всех приемлемых попыток, или из наибольших допустимых, если нет приемлемых маневров. Их соотношение используется для расчета ОФВ1/ФЖЕЛ, хотя самый большая ФЖЕЛ и самый большой ОФВ1 не обязательно измерены в одном и том же маневре. При введении бронходилататора регистрируют как процентное изменение, так и абсолютное изменение ОФВ1 и ФЖЕЛ по сравнению с показателями до бронходилататора. Недавние исследования показали, что изменение ОФВ1 в процентах от прогнозируемого ОФВ1 или в виде z-баллов позволяет избежать влияния пола и роста при оценке чувствительности к бронходилататору [24, 25].
Время форсированного выдоха (ТФЖЕЛ) — это время в секундах, измеряемое от времени 0 до конца выдоха или до начала вдоха после максимального форсированного выдоха, или до момента, когда пациент отрывается от мундштука. Для пациентов с обструкцией дыхательных путей, величина ФЖЕЛ может зависеть от ТФЖЕЛ. При интерпретации результатов бронходилатационного теста врач должен знать, что увеличение ФЖЕЛ после введения бронходилататора может быть связано с увеличением ТФЖЕЛ.
У детей в возрасте 6 лет и младше отношение диаметра дыхательныхпутей к объему легких больше, чем у лиц старшей возрастной группы, поэтому они часто завершают выдох стремительно, менее чем за 1 секунду. В связи с этим у детей в возрасте 6 лет и младше регистрация величины объема форсированного выдоха в первые 0,75 секунды (ОФВ0.75) позволяет получить информацию, аналогичную ОФВ1 [26, 27]. В совместных рекомендациях АТО и Европейского респираторного общества (ЕРО) о тестировании легочной функции у детей дошкольного возраста говорится, что следует регистрировать объем форсированного выдоха не только за первые 0,75 секунды, но и за первые 0,5 секунд (ОФВ0.5) [14]. Однако должные значения для детей 3-7 лет разработаны только для ОФВ0.75 (но не для ОФВ0.5) [28].
Средняя объемная скорость выдоха между 25 и 75 % ФЖЕЛ (СОС25-75) может быть получена из маневра с наибольшей суммой ОФВ1 и ФЖЕЛ. Следует учитывать, что СОС25-75 сильно зависит от достоверности измерения ФЖЕЛ и степени усилия при выдохе.
Соотношение ОФВ1 к объему форсированного выдоха за первые 6 секунд (ОФВ1/ОФВ6) полезно для диагностики обструкции дыхательных путей у взрослых [29, 30]. Измерение ОФВ6 более воспроизводимо, чем ФЖЕЛ, легче выполнимо для пациентов, снижает риск синкопальных состояний, и обеспечивать более четкое окончание форсированного выдоха [31-34]. Соответствующие должные значения для ОФВ6 предложены [35-38]. Соотношение максимальной объемной скорости при 50% ФЖЕЛ к форсированному инспираторному потоку при 50% ФЖЕЛвдоха (МОС50/МОСвдоха50) (в англоязычной литературе это показатель FEF50/FIF50, где FEF50 – forced expiratory flow at 50% FVC, FIF50 – forced inspiratory flow at 50% of forced inspiratory VC) используется в качестве индикатора обструкции верхних дыхательных путей [39-40].
Рекомендуется использовать стандартную форму спирометрического отчета, предложенную АТО [41]. Система должных значений по умолчанию для всех возрастов должна быть представлена уравнениями, разработанными Глобальной легочной инициативой в 2012 г.[29], хотя могут быть предусмотрены и другие варианты.
Градации качества теста
Технические стандарты разработаны, чтобы помочь достичь наилучшего результата для каждого пациента. Результаты спирометрии очень зависят от сотрудничества пациентов. Маневры, выполняемые при максимальном объеме легких с максимальным усилием, более повторяемы, чем маневры, выполняемые при субмаксимальных объемах легких или с субмаксимальным усилием. Система оценки, рекомендованная АТО для составления отчетов по спирометрии [41], является модифицированной версией системы, разработанной Хэнкинсоном и его коллегами [11], и расширена для включения детей младшего возраста (таблица 3). Оценка » U «была добавлена для обозначения «пригодных» значений. ОФВ1 и ФЖЕЛ классифицируются отдельно. Классификация применяется ко всем попыткам сессии тестирования, а не к отдельным маневрам, и определяется отдельно для до и постбронходилатационных маневров.
Таблица 3. Уровни достоверности для ОФВ1 и ФЖЕЛ (оцениваются отдельно)
| Уровень достоверности | Количество качественных измерений | Воспроизводимость | |
| > 6 лет | ≤ 6 лет* | ||
| А | ≥ 3 приемлемых | < 0,150 л | < 0,100* л |
| B | 2 приемлемых | < 0,150 л | < 0,100* л |
| C | ≥ 2 приемлемых | < 0,200 л | < 0,150* л |
| D | ≥ 2 приемлемых | < 0,250 л | < 0,200* л |
| E | ≥2 приемлемых ИЛИ 1 приемлемое | > 0,250 л Н/П | > 0,200* л Н/П |
| U | 0 приемлемых И ≥ 1 пригодного | Н/П | Н/П |
| F | 0 приемлемых И 0 пригодных | Н/П | Н/П |
ПРИМЕЧАНИЕ: Н/П – не применимо.
Степень воспроизводимости определяется для пребронходилататорных маневров и постбронходилататорных маневров отдельно. Критерии воспроизводимости применяются к различиям между двумя самыми большими значениями ФЖЕЛ и двумя самыми большими значениями ОФВ1. Класс U указывает, что были получены только пригодные для использования, но не приемлемые измерения. Хотя некоторые маневры могут быть приемлемыми или пригодными для использования на уровнях оценки ниже градации А, главной целью оператора всегда должно быть достижение наилучшего качества теста для каждого пациента [41].
* Или 10% от максимального значения, в зависимости от того, что больше; применяется только для возраста 6 лет или моложе.
Предложенная система оценки информирует врача об уровне уверенности в том, что результаты спирометрии представляют собой лучшее, что пациент был в состоянии сделать во время теста, и вероятность того, что аналогичные результаты будут получены при повторном исследовании. Результаты тестов некоторых пациентов могут не соответствовать критериям приемлемости и повторяемости, которые необходимы для градации “A”, но тем не менее эти данные могут быть клинически полезными. Например, форсированный выдох может вызвать кашлевой рефлекс, и после первой или двух попыток пациент может оказаться не в состоянии выполнить другой приемлемый маневр. В тех случаях, когда оценки ниже градации “A” являются лучшими, которые могут быть достигнуты в ходе текущей тестовой сессии, клиническое суждение врача становится основным в интерпретации результатов. Однако следует помнить, что главной целью оператора должно быть всегда достижение наилучшего качества тестирования для каждого пациента.
Пациенты, которые видят оценку, присвоенную их исследованию, могут ошибочно предположить, что оценка относится к функциональным возможностям их легких. Оператор должен объяснить пациенту, что оценка относится к качеству выполнения дыхательных маневров.
Измерение спокойной жизненной емкости легких и емкости вдоха
Жизненная емкость легких (ЖЕЛ) — это изменение объема легких между общей емкостью легких (ОЕЛ) и остаточным объемом (ООЛ). Медленная ЖЕЛ может быть получена двумя способами. ЖЕЛ выдоха (ЖЕЛвыд) — это объем газа, медленно выдыхаемого от уровня максимально возможного вдоха (ОЕЛ) до максимального выдоха (уровня ООЛ). ЖЕЛ вдоха (ЖЕЛвд) — это объем газа, медленно вдыхаемый от ООЛ до ОЕЛ (Рис. 8). Эти маневры выполняются спокойно, без форсированного усилия, за исключением момента достижения ООЛ или ОЕЛ соответственно, когда требуется некоторое дополнительное усилие.
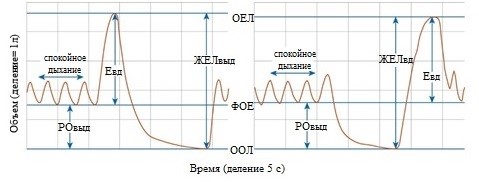
Рисунок 8. Измерение жизненной емкости легких (ЖЕЛ) и емкости вдоха (Евд). ЖЕЛ может измеряться либо как ЖЕЛ выдоха (левая панель), либо как ЖЕЛ вдоха (правая панель). В этих примерах деления на оси объема составляют 1 л, а на оси времени — 5 секунд. РОвыд = резервный объем выдоха; ЖЕЛвыд = спокойная ЖЕЛ выдоха; ЖЕЛвд= спокойная ЖЕЛ вдоха; ОЕЛ – уровеньобщей емкости легких; ФОЕ – уровень спокойного выдоха, соответствующий функциональной остаточной емкости; ООЛ = уровень остаточного объема легких.
Емкость вдоха (Евд) — это изменение объема, регистрируемое во рту при медленном полном вдохе из положения пассивного выдоха (уровень функциональной остаточной емкости — ФОЕ) в положение максимального вдоха (до уровня ОЕЛ). Евд является косвенной оценкой степени гиперинфляции легких в покое и полезна для оценки изменений ФОЕ при фармакологических вмешательствах и физических нагрузках.
ЖЕЛ и Евд могут быть измерены с помощью обычных спирометров или оборудования, используемого для измерения статических объемов легких. Независимо от того, используется ли инспираторный или экспираторный маневр для получения результатов измерений, необходимо обеспечить отображение всего маневра измерения ЖЕЛ, чтобы определить, достиг ли пациент плато при максимальном выдохе.
Для получения данных о величине спокойной ЖЕЛ восемь маневров — это верхний предел. Предпочтительно, чтобы маневры ЖЕЛ выполнялись до маневров ФЖЕЛ из-за потенциального эффекта мышечной усталости, в результате чего после максимальных инспираторных усилий некоторые пациенты с тяжелой обструкцией дыхательных путей возвращаются к ложно высокому уровню ФОЕ или ООЛ в результате воздушных ловушек [7]. ЖЕЛ можно измерять как при спокойном вдохе, так и при спокойном выдохе (рис. 7). Однако следует помнить, что у пациентов с обструкцией дыхательных путей ЖЕЛвыд может быть значительно ниже ЖЕЛвд [43-44]. Поэтому предпочтительнее измерять ЖЕЛвд.
Пациенты должны быть расслаблены, сидеть прямо с зажимом на носу и дышать нормально до тех пор, пока дыхательный объем не станет стабильным. Если стабильность не будет достигнута в течение 10 вдохов, то измерение ЖЕЛ можно начать, но результаты Евд не будут надежными. Маневр ЖЕЛ не является форсированным, выполняется расслабленно, за исключением приближения к концу вдоха или выдоха. Оператор должен поощрять пациента к достижению максимального объема вдоха и выдоха при относительно постоянном потоке. У здоровых пациентов адекватные максимальные уровни вдоха и выдоха достигаются в течение 5-6 секунд. Пациентам с обструкцией дыхательных путей потребуется больше времени, но выдох должен быть прекращен через 15 секунд. Экспирация не должна быть чрезмерно медленной, так как это может привести к недооценке ЖЕЛ. Оператор должен убедиться, что пациент плотно обхватывает мундштук, отверстие мундштука не перекрывается, зажим для носа находится на месте без утечек, ОЕЛ и ООЛ достигаются. Система должна подавать как визуальный, так и звуковой сигнал (одиночный звуковой сигнал) при достижении стабильного спокойного дыхания для начала маневра и двойной звуковой сигнал при достижении плато (<0,025 л в последнюю секунду) или времени выдоха 15 секунд.
Не должно быть никакой утечки у рта или носа, никакого перекрытия мундштука. Евд может быть недооценена, если инспираторный маневр слишком медленный из-за плохого усилия или есть преждевременное закрытие голосовой щели.
Необходимо получить минимум три приемлемых маневра ЖЕЛ. Если разница в ЖЕЛ между самым большим и следующим по величине маневром составляет для пациентов старше 6 лет >0,150 л или 10% ЖЕЛ, в зависимости от того, что меньше, для пациентов в возрасте 6 лет и моложе >0,100 л или 10% ЖЕЛ, в зависимости от того, что меньше, то следует провести дополнительные исследования. Выполнение критериев воспроизводимости может потребовать выполнения до восьми маневров с достаточным временем отдыха между маневрами, чтобы оператор и пациент согласились, что следующий маневр может начаться. Большая изменчивость в этом тесте часто происходит из-за неполного вдоха. Для ЖЕЛ отбирается самое большое значение по крайней мере из трех допустимых маневров. В маневрах, в которых не было достигнуто стабильности в конечной фракции спокойного выдоха, Евд не анализируется. Для Евд анализируется среднее значение из допустимых маневров.
Таким образом, на современном этапе функциональной диагностики дыхания требования к качеству исследований повышаются. Достижение приемлемых для анализа маневров повышает надежность функциональных заключений, позволяет назначать адекватную терапию и осуществлять динамический контроль.
Список литературы:
- Miller M.R., Hankinson J., Brusasco V., et al. ATS/ERS Task Force. Standardisation of spirometry. // Eur Respir J — 2005. — № 26. — P.319–338.
- Graham B.L., Steenbruggen I., Miller M.R. Standardization of Spirometry 2019 Update An Official American Thoracic Society and European Respiratory Society Technical Statement // Amer. J. Respir. Crit. Care Med. – 2019. – Vol. 200 (8). – P. e70–e88.
- Спирометры, предназначенные для измерения параметров форсированного выдоха человека. Технические требования и методы испытаний. Национальный стандарт Российской Федерации. ГОСТ Р ИСО 26782—2016. [Электронный ресурс] // URL: https://standartgost.ru/g/ГОСТ_Р_ИСО_26782-2016. (дата обращения: 12.01.2020)
- McKibben J.M., McKay R.T., Freeman A.G., et al. Redefining spirometry hesitating start criteria based on the ratio of extrapolated volume to timed FEVs. // Chest — 2011. -№140. — P.164–169.
- Müller-Brandes C., Krämer U., Gappa M., et al. LUNOKID: can numerical American Thoracic Society/European Respiratory Society quality criteria replace visual inspection of spirometry? // Eur Respir J — 2014. — №43. — P.1347–1356.
- National Institute for Occupational Safety and Health (NIOSH). Spirometry quality assurance: common errors and their impact on test results. Washington, DC: NIOSH; 2012 Publication No. 2012-116. [Электронный ресурс] // URL: https://www.cdc.gov/niosh/docs/2012-116/pdfs/2012-116.pdf. . (дата обращения: 02.04.2020).
- American Thoracic Society. Standardization of spirometry, 1994 update. //Am J Respir Crit Care Med. — 1995. — №152. — P.1107–1136.
- Glover R., Cooper B.G., Lloyd J. Forced expiratory time (FET) as an indicator for airways obstruction. // Eur. Respir. J. — 2014. — №44. — P.1819.
- Giner J., Plaza V., Rigau J., et al. Spirometric standards and patient characteristics: an exploratory study of factors affecting fulfillment in routine clinical practice. // Respir. Care. — 2014. — №59. — P.1832–1837.
- Sumphao-Ngern P., Foocharoen C., Boonsawat W., et al. Scleroderma Research Group. Causes and prevalence of inadequate pulmonary function testing among patients with systemic sclerosis. // Arch. Med. Sci. — 2015. — №11. — P.1255–1260.
- Czajkowska-Malinowska M., Tomalak W., Radliński J. Quality of spirometry in the elderly. // Pneumonol. .Alergol. Pol. — 2013. — №81. — P.511–517.
- Hankinson J.L., Eschenbacher B., Townsend M., et al. Use of forced vital capacity and forced expiratory volume in 1 second quality criteria for determining a valid test. // Eur Respir J — 2015. — №45. — P.1283–1292.
- Müller-Brandes C., Krämer U., Gappa M., et al. LUNOKID: can numerical American Thoracic Society/European Respiratory Society quality criteria replace visual inspection of spirometry? // Eur Respir J. — 2014. — №43. — P.1347–1356.
- Hankinson J.L., Bang K.M. Acceptability and reproducibility criteria of the American Thoracic Society as observed in a sample of the general population. // Am Rev Respir Dis. — 1991. — №143. — P.516–521.
- Beydon N., Davis S.D., Lombardi E., et al. American Thoracic Society/European Respiratory Society Working Group on Infant and Young Children Pulmonary Function Testing. An official American Thoracic Society/European Respiratory Society statement: pulmonary function testing in preschool children. // Am J Respir Crit Care Med. — 2007. -№175. — P.1304–1345.
- Kirkby J., Welsh L., Lum S., et al. EPICure Study Group. The EPICure study: comparison of pediatric spirometry in community and laboratory settings. // Pediatr Pulmonol. — 2008. — №43. — P.1233–1241.
- Ferris BG Jr., Speizer F.E., Bishop Y., et al. Spirometry for an epidemiologic study: deriving optimum summary statistics for each subject. // Bull Eur Physiopathol Respir. — 1978. — №14. — P.145–166.
- Kanner R.E., Schenker M.B., Muñoz A., et al. Spirometry in children: methodology for obtaining optimal results for clinical and epidemiologic studies. // Am Rev Respir Dis. -1983. — №127. — P.720–724.
- Barjaktarevic I., Kaner R., Buhr R.G., et al. Bronchodilator responsiveness or reversibility in asthma and COPD: a need for clarity. // Int J Chron Obstruct Pulmon Dis. — 2018. — №13. — P.3511–3513.
- Davis B.E., Blais C.M., Cockcroft D.W. Methacholine challenge testing: comparative pharmacology. // J Asthma Allergy. — 2018. — №11. — P.89–99.
- LaForce C., Korenblat P., Osborne P. et al. 24-Hour bronchodilator efficacy of single doses of indacaterol in patients with persistent asthma: comparison with placebo and formoterol. // Curr Med Res Opin. — 2009. — №25. — P.2353–2359.
- Jones T.E, Southcott A., Homan S. Drugs potentially affecting the extent of airways reversibility on pulmonary function testing are frequently consumed despite guidelines. // Int J Chron Obstruct Pulmon Dis. — 2013. — №8. — P.383–388.
- Coates A.L, Wanger J., Cockcroft D.W., et al. ERS technical standard on bronchial challenge testing: general considerations and performance of methacholine challenge tests. // Eur. Respir. J. — 2017. — №49:1601526 [Электронный ресурс] // URL: https://doi.org/10.1183/13993003.01526-2016 (дата обращения 06.04.2020).
- Enright P.L, Lebowitz M.D, Cockroft D.W. Physiologic measures: pulmonary function tests: asthma outcome. // Am. J Respir. Crit. Care Med. — 1994. — №149. — P.9–18.
- Ward H., Cooper B.G, Miller M.R. Improved criterion for assessing lung function reversibility. // Chest. — 2015. — №148. — P.877–886.
- Quanjer P.H., Ruppel G.L., Langhammer A., et al. Bronchodilator response in FVC is larger and more relevant than in FEV1 in severe airflow obstruction. // Chest. — 2017. -№151. — P.1088–1098.
- Crenesse D., Berlioz M., Bourrier T., et al. Spirometry in children aged 3 to 5 years: reliability of forced expiratory maneuvers. // Pediatr. Pulmonol. — 2001. — №32. — P.56–61.
- Piccioni P., Borraccino A., Forneris M.P., et al. Reference values of forced expiratory volumes and pulmonary flows in 3-6 year children: a cross-sectional study. // Respir. Res. — 2007. — №8 (14) [Электронный ресурс] // URL: http://respiratory-research.com/content/8/1/14 (дата обращения 06.04.2020).
- Quanjer P.H., Stanojevic S., Cole T.J, et al. ERS Global Lung Function Initiative. Multi-ethnic reference values for spirometry for the 3–95-yr age range: the Global Lung Function 2012 equations. // Eu.r Respir. J. — 2012. — №40. — P.1324–1343.
- Swanney M.P., Jensen R.L., Crichton D.A., et al. FEV6 is an acceptable surrogate for FVC in the spirometric diagnosis of airway obstruction and restriction // Am. J Respir. Crit. Care Med. — 2000. — №162. — P.917–919.
- Vandevoorde J., Verbanck S., Schuermans D., et al. FEV1/FEV6 and FEV6 as an alternative for FEV1/FVC and FVC in the spirometric detection of airway obstruction and restriction. // Chest. — 2005. — №127. — P.1560–1564.
- Kainu A., Lindqvist A., Sarna S., et al. Intra-session repeatability of FET and FEV6 in the general population. // Clin. Physio.l Funct. Imaging. — 2008. — №28. — P.196–201.
- Bellia V., Sorino C., Catalano F., et al. Validation of FEV6 in the elderly: correlates of performance and repeatability. // Thorax. — 2008. — №63. — P.60–66.
- Perez-Padilla R., Wehrmeister F.C., Celli B.R., et al. PLATINO Team. Reliability of FEV1/FEV6 to diagnose airflow obstruction compared with FEV1/FVC: the PLATINO longitudinal study. // PLoS One. — 2013. — №8 (8): e67960. [Электронный ресурс] // URL: https://doi.org/10.1371/journal.pone.0067960 (дата обращения 06.04.2020).
- Akpinar-Elci M., Fedan K.B., Enright P.L. FEV6 as a surrogate for FVC in detecting airways obstruction and restriction in the workplace. // Eur. Respir. J. — 2006. — №27. -Р.374–377.
- Hankinson J.L, Odencrantz J.R., Fedan K.B Spirometric reference values from a sample of the general U.S. population. // Am. J Respir. Crit. Care Med. — 1999. — №159. — Р.179–187.
- Hansen J.E, Porszasz J., Casaburi R., et al. Re-defining lower limit of normal for FEV1/FEV6, FEV1/FVC, FEV3/FEV6 and FEV3/FVC to improve detection of airway obstruction. // Chronic. Obstr. Pulm. Dis. — 2015. — №2. — Р.94–102.
- Marsh S., Aldington S., Williams M., et al. Complete reference ranges for pulmonary function tests from a single New Zealand population. // N Z Med J. — 2006. — №119. — U2281. [коррекция N Z Med J. -№120. — U2551.]
- Tian X.Y., Liu C.H., Wang D.X., et al. Spirometric reference equations for elderly Chinese in Jinan aged 60-84 Years. // Chin. Med. J (Engl). — 2018. — №131. — Р.1016–1022.
- Raposo L.B., Bugalho A., Gomes M.J. Contribution of flow-volume curves to the detection of central airway obstruction. // J. Bras. Pneumol. — 2013. — №39. — Р.447–454.
- Modrykamien A.M., Gudavalli R., McCarthy K., et al. Detection of upper airway obstruction with spirometry results and the flow-volume loop: a comparison of quantitative and visual inspection criteria. // Respir.Care. — 2009. — №54. — Р.474–479.
- Culver B.H., Graham B.L., Coates A.L., et al. ATS Committee on Proficiency Standards for Pulmonary Function Laboratories. Recommendations for a standardized pulmonary function report: an Official American Thoracic Society technical statement. // Am J Respir Crit Care Med. — 2017. — №196. — Р.1463–1472.
- Brusasco V., Pellegrino R., Rodarte J.R. Vital capacities in acute and chronic airway obstruction: dependence on flow and volume histories // Eur. Respir. J. – 1997. – Vol.10. – P. 1316–1320.
- Borg B.M., Thompson B.R. The measurement of lung volumes using body plethysmography: a comparison of methodologies // Respir. Care. – 2012. – Vol. 57. – P. 1076–1083.
Вышел в свет очередной номер журнала Современная функциональная диагностика серии «Медицинский алфавит». Журнал одобрен ВАК по 17 медицинским специальностям. Журнал индексируется DOI: 10.33667/2078-5631. В выпуске статьи специалистов. С содержанием можно ознакомиться по ссылке
https://www.med-alphabet.com/jour/issue/view/122/showToc
Оформить подписку можно https://medalfavit.ru/product/sovremennaja-funkcionalnaja-diagnostika/

