Яковлев А.Б.
ФГБУ ДПО «Центральная государственная медицинская академия» Управления делами Президента РФ, кафедра дерматовенерологии и косметологии (зав. кафедрой профессор Л.С. Круглова)
Резюме. Описан клинический случай споротрихоза и приведены основные сведения в помощь практическому врачу. Представлен перечень отдельных нозологий, в том числе в фотографиях, к которыми следует дифференцировать кожно-лимфатический споротрихоз.
Ключевые слова: споротрихоз, микозы кожи и подкожной клетчатки.
Cutaneous lymphatic sporotrichosis: a clinical case.
Yakovlev A. B.
Central state medical Academy of the Presidential administration of the Russian Federation, chair of dermatovenereology and cosmetology (head of the Department, Professor L. S. Kruglova)
Summary. A clinical case of sporotrichosis is described and basic information is provided to help the practitioner. The list of nosologies, including photographs, to which should be differentiated the cutaneous-lymphatic sporotrichosis, is presented.
Key words: sporotrichosis, mycosis of the skin and subcutaneous tissue.
Споротрихоз (синонимы: болезнь Шенка – Берманна, болезнь Дори, болезнь любителей роз, ринокладиоз) – глубокий микоз подострого или хронического течения с поражением кожи, подкожной клетчатки, слизистых, лимфатической системы; висцеральные органы и кости поражаются редко [1, 2, 3].
Код по МКБ-10: В42.
Возбудитель Sporothrix schenckii, относится к нитчатым грибам, гифомицетам, обладает диморфизмом, т.е. существует в мицелиальной (плесневой) и дрожжевой формах [4]. Во внешней среде при температуре 26ºС преобладает мицелиальная фаза, при паразитировании в живом организме – дрожжевая [2, 5].
Sporothrix schenckii – облигатный аэроб. Дрожжевые клетки овальной или сигарообразной формы (челноки). В культурах развивается как мицелиальная, так и дрожжевая форма [1].
Гриб распространен повсеместно, обитает в почве, сене, соломе; заражение происходит через царапины шипами растений или когтями животных, контаминированных грибом [3, 6, 7].
Естественная восприимчивость людей высокая. Заболеть могут и люди с сохраненным иммунитетом, работающие в контакте с землей, колющими растениями, лесоматериалами, сеном, и получившие в ходе этой деятельности травму с нарушением целостности кожного покрова [2].
Кроме человека к споротрихозу чувствительны лошади, мулы, крупный рогатый скот, собаки, котята (взрослые кошки относительно резистентны). Из лабораторных животных болеют мыши, крысы, хомяки [8].
Инкубационный период от 1 недели до 6 месяцев, в среднем 3 – 4 недели. Факторы риска: сахарный диабет, алкоголизм, ВИЧ, лейкоз [9, 10, 11].
Клиническая картина. Споротрихозный шанкр – первичный аффект, который наблюдается на коже в 40% случаев в виде папулы, узла или пустулы на месте травмы, с последующим изъязвлением, имеется реакция регионарных лимфоузлов [1, 12].
Лимфатический споротрихоз – наблюдается в 60% случаев при распространении инфекции из первичного очага по лимфатическим сосудам, лимфангиит в виде плотного толстого тяжа с множественными узлами по ходу дренирующего лимфатического сосуда [1, 3, 7].
Кожный споротрихоз – множественные язвы и бляшки, напоминающие эктиму или гангренозную пиодермию, на инфильтрированном основании. Вообще большинство глубоких микозов, и, в особенности, микозы кожи и подкожной клетчатки, протекают с клинической картиной хронической язвенно-вегетирующей пиодермии [1, 7].
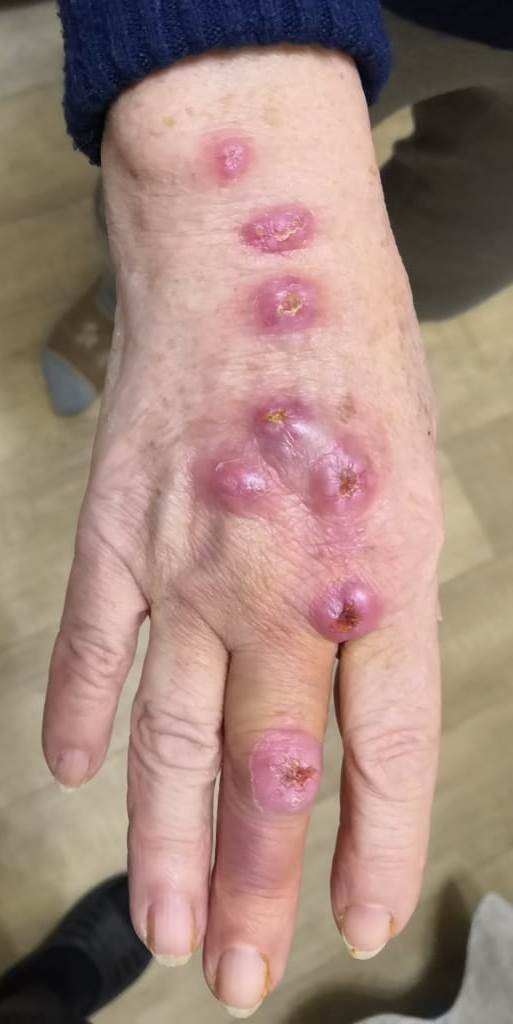
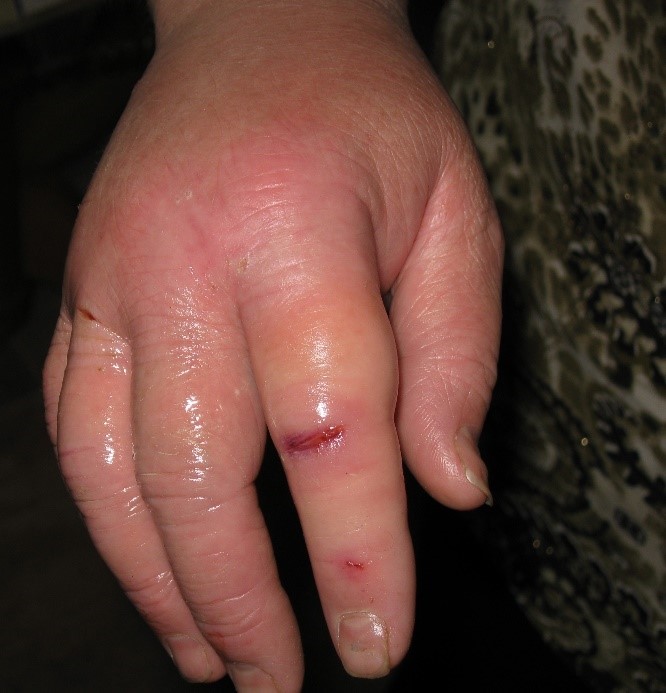
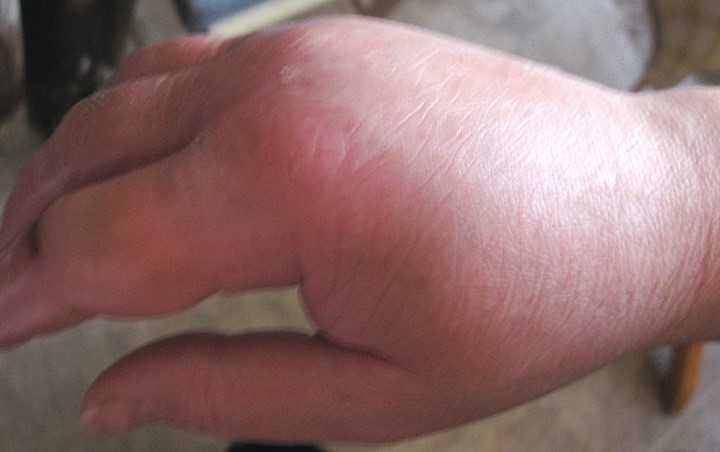
Рис. 1. Споротрихоз кожно-лимфатический. Наблюдение совместно с Е.В. Козловой.
Клинический случай. Пациентка К., 64 лет, обратилась к дерматологу с жалобами на высыпания на коже правой кисти, сопровождавшиеся слабой болезненностью и иногда зудом.
Больна около восьми дней. Свое заболевание связывала с травмой щепкой во время работы в огороде. Самостоятельно применяла растворы йода, бриллиантовой зелени: это уменьшало зуд, но практически не влияло на сами высыпания. К дерматологу пациентка решила обратиться в связи с появлением новых высыпаний на конечности, располагавшихся линейно.
St. localis. Кожный процесс хронически воспалительный, асимметричный, локализован на коже тыла третьего пальца правой кисти, на тыле собственно кисти, с переходом на разгибательную поверхность дистальной трети правого предплечья. Процесс представлен узлами эпидермо-дермального залегания, размером до 1,5 см, с изъязвленной поверхностью; цвет узлов синюшно-красный. Узлы расположены четкообразно, на дистальной трети предплечья между ними пальпируются слегка болезненный тяж (лимфатический сосуд).
Результаты лабораторных исследований.
Общеклинический анализ крови: лейкоцитоз 17·109/л; лейкоцитарная формула: нейтрофилы – сегм. 55%, палочк. – 6%, эозинофилы – 5%, лимфоциты – 25%, базофилы – 0%, моноциты – 9%.
Общеклинический анализ мочи – без особенностей.
Биохимическое исследование крови: общий белой 64 г/л, креатинин – 88,4 мкмоль/л, билирубин общий – 16,9 мкмоль/л, мочевая кислота – 357 мкмоль/л, мочевина – 5,8 ммоль/л, глюкоза – 6,2 ммоль/л, холестерин – 6,5 ммоль/л.
На основании анамнеза и характерной клинической картины был выставлен предварительный диагноз «кожно-лимфатический споротрихоз».
С целью подтверждения диагноза с одного из узлов на правой кисти была взята биопсия (с захватом зоны изъязвления). Биопсийный материал разделен на три части: 1) выполнена ПЦР с целью выявления генетического материала гриба Sporothrix schenckii; 2) выполнено патоморфологическое исследование с окраской части материала по Романовскому – Гимзе – выявлены «астероидные тельца» в дерме; 3) выполнен посев на диагностическую среду Сабуро – роста не получено.
Сопутствующие заболевания: сахарный диабет 2 типа (принимает метформин), остеохондроз позвоночника, варикозный симптомокомплекс, гипертоническая болезнь IIа.
На основании данных анамнеза, клинической картины и результатов лабораторных исследований выставлен окончательный диагноз кожно-лимфатического споротрихоза.
Проведено лечение: итраконазол по 400 мг в сутки, 4 недели, затем по 200 мг в сутки еще 8 недель. Наружно на язвочки наносили амфотерициновую мазь, два раза в день, два месяца.
В результате своевременно начатого лечения отмечено быстрое, в течение двух недель, заживление имевшихся язвочек. Но обратная динамика узлов была замедлена. Свежих высыпаний больше не появлялось. Заживление язвочек произошло через месяц от начала лечения.
Поскольку рассасывание инфильтратов было недостаточно быстро, пациентке рекомендовали выполнять различные бытовые работы руками в предельно горячей воде, например, стирать белье при 42 и выше градусов. Пациентка выполняла эту рекомендацию с удовольствием и в течении последующих трех недель была отмечена выраженная положительная динамика кожного процесса в виде рассасывания имевшихся узлов.
Таким образом, общая продолжительность лечения данной формы споротрихоза составила около трех месяцев.
Другие формы споротрихоза [1, 7, 13]:
- диссеминированный споротрихоз – возникает при гематогенной диссеминации, начинается с появления многочисленных подкожных узлов, спаянных с окружающими тканями и вскрывающихся свищами;
- висцеральный споротрихоза – нефриты, орхиты, эпидидимиты, реже – пневмониты, гуммы ЖКТ, печени, селезенки;
- споротрихозный менингит;
- костно-суставной споротрихоз.
- иногда встречаются аллергические споротрихиды!
Диагноз ставят на основании биопсии, обнаружения возбудителя в мазке – отпечатке с поверхности язв, окраска материала по Граму, посев, ПЦР [9, 13, 14].
Основа лабораторной диагностики [11, 13]: 1) выделение культуры; 2) обнаружение т.н. «астероидных телец» в биопсийном материале или мокроте с окраской по Романовскому – Гимзе.
«Астероидное тельце» – округлое толстостенное образование с клеткой гриба в центре, размером до 80 мкм и отходящими в разные стороны нитями-лучами (феномен Хепли – Слендора). В тканях их относительно мало, поэтому чувствительность микроскопии и гистологии не более 30% [2, 6].
Серологические реакции и кожно-аллергологические пробы часто дают ложноположительные результаты [15].
При выращивании гриба в различных температурных режимах можно получить различные фазы его существования [2]:
- при температуре 26ºС на картофельном агаре через 1 – 2 недели вырастают кремового цвета макроколонии – преимущественно мицелиальная фаза;
- при температуре 37ºС на агаре с экстрактом сердечно-мозговой ткани и 5% кровью барана получают преимущественно дрожжевую фазу (цвет макроколоний бежевый).
Патогистология кожных поражений: неспецифический гранулематозный инфильтрат из плазматических эпителиоидных клеток, гигантских клеток Пирогова – Лангханса, макрофагов, среди которых удается обнаружить веретенообразные клетки возбудителя [16]. Последние появляются преимущественно в мицелиальной фазе. Почкующиеся клетки гриба (дрожжевая фаза) хорошо выявляются при классической окраске гематоксилин – эозином, они имеют розовый цвет.
Мицелиальная фаза лучше видна при окраске по Гомори – Грокотту (импрегнация серебром): элементы гриба выглядят черными [2, 15, 16].
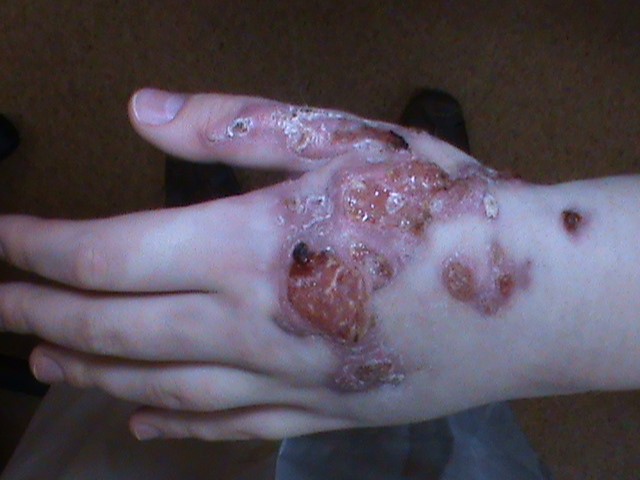
Рис. 2. Хроническая язвенно-вегетирующая пиодермия. Собственное наблюдение.
Дифференциальный диагноз кожной формы споротрихоза. Скрофулодерма, хроническая язвенно-вегетирующая пиодермия (Рис.2), лейшманиоз, хромомикоз, бластомикозы, сибирская язва, туляремия, фелиноз (Рис. 3), первичный сифилис, гистоплазмоз, кожный лейшманиоз, саркоидоз (Рис. 4), гранулема купальщика [1, 7, 9].
При дифференциальной диагностике висцеральных поражений следует иметь в виду туберкулез легких, нокардиоз, остеомиелит, ревматизм, ревматоидный артрит, бактериальную пневмонию, легочный саркоидоз [2].
Рис. 3. Фелиноз (болезнь «кошачьей царапины»). Собственное наблюдение.
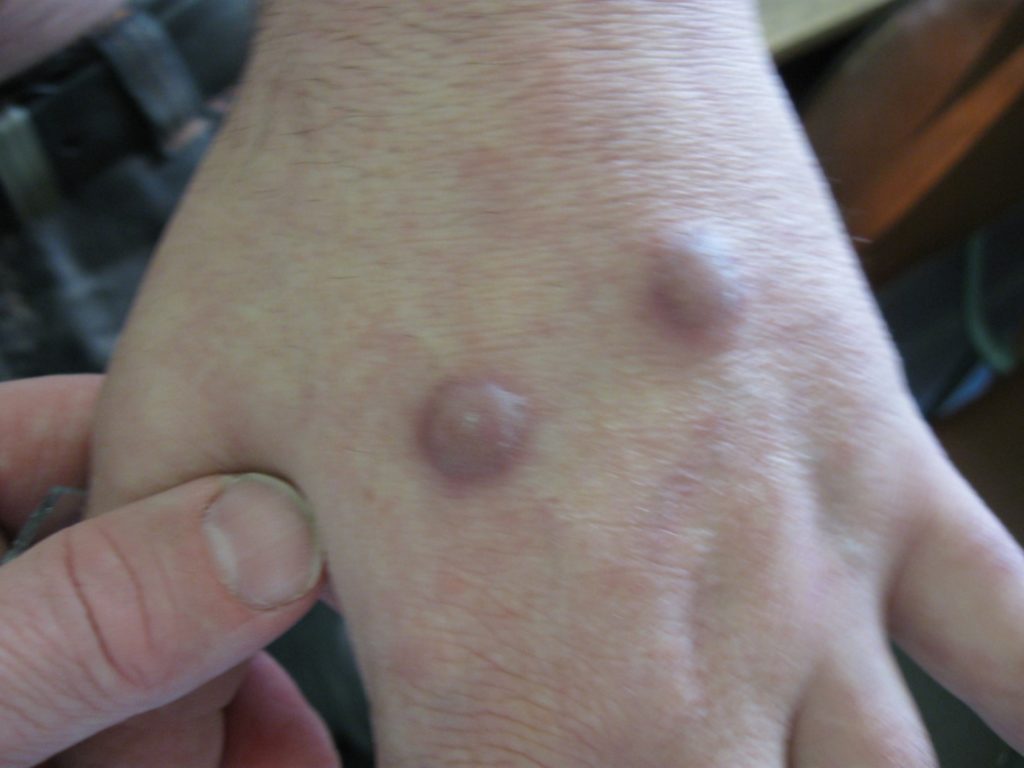
Рис. 4. Саркоидоз крупноузловатый. Собственное наблюдение.
Возбудитель споротрихоза чувствителен к амфотерицину В и азолам: МИК для амотерицина В 0,25 – 2,0 мг/л, итраконазола – 0,003 – 8,0 мг/л, вориконазола – 0,5 – 8,0 мг/л [5].
Лечение. В эру до изобретения антимикотиков для лечения этой патологии и эрадикации гриба применялся раствор калия йодида 50%, его давали по 3 – 6 г в сутки на протяжении 4 – 5 месяцев. Естественно, такое лечение сопровождалось всевозможными осложнениями, из которых ведущими были явления «йодизма», начиная от кожных специфических пустулезных высыпаний и заканчивая заболеваниями щитовидной железы [17]. Однако, лечение препаратами йода до сих пор актуально в ветеринарной микологии [8].
На сегодняшний день наиболее эффективными препаратами для лечения споротрихоза являются химиотерапевтические антимикотики из группы азолов [1, 7, 17]:
- итраконазол по 200 – 600 мг/сутки (методика выбора);
- флуконазол 200 – 400 мг/сутки;
В отдельных работах ещё можно встретить упоминание о кетоконазоле, который при споротрихозе 400 – 800 мг/сутки: этой методикой пользовались в 1985 – 1995 годах, и она на своем этапе развития медицины была весьма актуальна, поскольку позволяла избежать многих осложнений, связанных с длительным применением раствора йодида калия [17]. Однако, и кетоконазол на сегодняшний день перестал удовлетворять требованиям, предъявляемым к препаратам длительного использования: при применении кетоконазола в рекомендуемых для лечения споротрихоза дозировках в течение 3 – 6 месяцев неизбежно возникновение нежелательных явлений в 20 – 25% случаев, что не соответствует требованиям GMP [17].
При диссеминированном и висцеральном споротрихозе лечение начинают с внутривенных вливаний амфотерицина В в дозе 0,5 – 1,0 мг/кг в сутки, на курс до 1,0 – 2,5 г [1, 2].
Вориконазол применяют либо внутривенно капельно (в первый день по 6 мг/кг в сутки, затем по 4 мг/кг в сутки), либо по 400 мг внутрь (взрослому).
Физиотерапия: при кожной форме споротрихоза иногда практикуют нагревание пораженной конечности свыше 42°С.
Признанным альтернативным методом лечения споротрихоза является методика длительной терапии тербинафином, по 250 мг в сутки в течение 4 – 6 месяцев [12]. Данная методика является наиболее щадящей с точки зрения безопасности, поскольку тербинафин обладает наилучшим её профилем из всех известных антимикотиков. Однако, он недостаточно активен против дрожжевой фазы, которая у гриба Sporothrix schenckii встречается с той же частотой, что и мицелиальная.
Но ни одна из перечисленных методик, в том числе и сочетанное применение двух антимикотиков, не способствует сокращению сроков терапии!
В заключение следует подчеркнуть, что микозы кожи и подкожной клетчатки, к которым относятся хромомикоз и споротрихоз, в России отнюдь не являются спорадическими, в отличие от большинства глубоких микозов. Поскольку инфицирование и последующее развитие заболевания так или иначе связаны с травмой в процессе сельскохозяйственной деятельности (в большинстве случаев), эти микозы кожи и подкожной клетчатки представляют для нашей страны довольно актуальную проблему. Следует отметить, как весьма положительное явление, «короткий маршрут» нашей пациентки, от момента обращения до постановки окончательного диагноза, что свидетельствует о том, что врачи на местах (по крайней мере, дерматологи) достаточно хорошо знакомы с данной патологией.
Литература.
- Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. М.: «БИНОМ», 2003. 440 с.
- Бурова С.А. Глубокие микозы // Дерматовенерология. Национальное руководство. / под ред. Ю.С. Бутова, Ю.К. Скрипкина, О.Л. Иванова. М.: ГЭОТАР-Медиа, 2017. 896 с.
- Кашкин П.Н., Шеклаков Н.Д. Руководство по медицинской микологии. М.: Медицина, 1978. 335 с.
- Каталог мицелиальных грибов (Catalogue of filamentous fungi). М.– СПб: Национальная академия микологии, 2001. 40 с.
- Саттон Д., Фотергилл А., Ринальди М. Определитель патогенных и условно — патогенных грибов: пер. с англ. М.: «Мир», 2001. 486 с.
- Елинов Н.П. Краткий микологический словарь (для врачей и биологов). СПб: International Clinic & Hospital MEDEM, 2004. 174 с.
- Richardson M.D., Warnock D.W. Fungal infection. Diagnosis and management. Oxford, 1997; 2-nd ed. 250 p.
- Кузнецов А.Ф. Ветеринарная микология. Учебное пособие для вузов. 2-е изд., испр. и доп. М.: Издательство Юрайт, 2020. 345 с.
- Климко Н.Н. Микозы: диагностика и лечение. Руководство для врачей. М., 2007. С. 124 – 178.
- Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М. Грибковые болезни и их осложнения. Руководство для врачей. М.: ООО «Медицинское информационное агентство», 2010. 688 с.
- Медицинская микология. Руководство для врачей / Под ред. проф. В.Б. Сбойчакова. М.: ГЭОТАР-Медиа, 2008. 208 с.
- Родионов А.Н., Заславский Д.В., Сыдиков А.А. Дерматология. Иллюстрированное руководство по клинической диагностике… Под ред. Родионова А.Н. М.: Издательство «Граница», 2018. 944 с.
- Атлас грибковых заболеваний /Под ред. К.А. Кауфман, Д.Л. Манделла; пер. с англ. под ред. Ю.В. Сергеева. М.: «ГЭОТАР-Медиа, 2010. 240 с.
- Аравийский Р.А., Климко Н.Н., Васильева Н.В. Диагностика микозов. – СПб.: Издательский дом СПбМАПО, 2004. 186 с.
- Principles and practice of clinical mycology. // Ed. by Kibbler C.C., Mackenzie D.W.R., Odds F.C. – Chichester – New-York – Toronto – Singapore: J. Wiley & sons, 1996. 276 p.
- Хмельницкий О.К., Хмельницкая Н.М. Патоморфология микозов человека. СПб, 2005. 432 с.
- Суколин Г.И. Иллюстрированная клиническая дерматология. М., 2009. 248 с.
Подписка на журнал